La diabetes y el eczema pueden parecer dos efermedades sin relación aparente pero un grupo de biólogos de la Universidad de San Diego en California han descubierto lo que parece ser un vínculo bioquímico entre los dos.
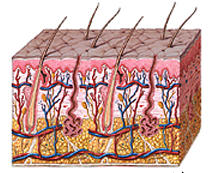
El informe científico que aparece en el número 26 de marzo de la revista Nature muestra el descubrimiento de que una proteína que hasta ahora sólo se había vinculado la muerte de las células, desempeña un papel fundamental en la cicatrización de heridas, tras hacer pruebas en ratones de laboratorio. Esta proteína, conocida como la caspasa 8, es deficiente en los seres humanos con el eczema, pero se produce en cantidades excesivas en el caso de los diabéticos.
Los investigadores dicen que su descubrimiento podría explicar por qué muchos diabéticos no presentan una respuesta normal a las heridas y sufren complicaciones graves en pequeños cortes y rasguños y por qué las personas con eczema presentan una inflamación crónica de la piel que compromete su función protectora.
"La pérdida de esta proteína, la caspasa 8, no solo estimula la inflamación que aporta un gran número de células destinadas a detener a los microbios, impidiendo que infecten la herida", dijo Colin Jamora, un profesor asistente de biología en Universidad de San Diego que encabezó el equipo de investigación. "Sino que también se estimula la producción de células madre que proporcionan el material para ayudar a cerrar la herida. Esto es importante, porque en las etapas iniciales de una herida, la barrera protectora de la piel se rompe y el órgano interno está expuesto a los microbios y las toxinas ambientales."
El descubrimiento se produjo por accidente cuando a Jamora, que estudia las células madre progenitoras de las células de la piel y los folículos pilosos, le preguntó un colega, Steve Hedrick, un profesor de biología en la Universidad de San Diego, si quería examinar un ratón mutante con la piel inusualmente gruesa obtenido por ingeniería genética en su laboratorio. El equipo de Hedrick había eliminado el gen de la epidermis necesario para la producción de la proteína caspasa 8.
La piel es el órgano más grande en el cuerpo de los mamíferos. El promedio de adultos humanos, según Jamora, cuenta con seis kilos de piel que se extiende aproximadamente casi 6 metros y medio cuadrados. Es más, nuestra piel está constantemente siendo reemplazada, porque las células de la piel tienen una vida útil corta y están genéticamente programadas para morir.
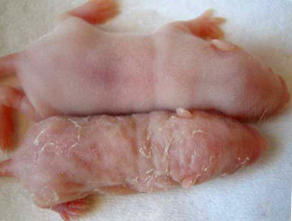
Jamora dijo que inicialmente se sospecha que el motivo de la piel excepcionalmente gruesa del ratón mutante fue que la falta de la caspasa 8 en la epidermis de alguna manera interfirió con el "programa de muerte" de las células de la piel, dando lugar a una acumulación de células de la piel, que deberían haber de muerto. Como resultado, el ratón mutante tenía una capa epidérmica que era cinco veces más gruesa de lo normal, la creación de las infecciones, deshidratación y otros problemas que llevaron a estos ratones a tener un promedio de vida de sólo 15 días.
"Pero lo que estaba sucediendo actualmente no era que las células de la piel vivieran más tiempo sino que la falta de caspasa 8 estaba estimulando más las células de la piel para dividirse, algo que era inesperado", dijo Jamora. "Y cuando buscamos más a fondo, nos encontramos que había una inflamación en la piel de esos ratones. Estas dos cosas nos llevaron a sospechar que la pérdida de caspasa 8 puede provocar una cicatrización en ausencia de cualquier trauma en la piel. "
Para curar las heridas, los animales tienen tres respuestas: la inflamación, en la que el cuerpo lleva la lucha contra la infección en la herida, la proliferación, en el que las células madre se activan para producir más células de la piel para cubrir la herida, y la remodelación, en el que la piel se suaviza para volver a la normalidad.
Debido a que la caspasa 8 reside en las células de la superficie de la epidermis, esto presentaba un dilema para Jamora quien sabía que las células madre responsables de la fase de proliferación estaban más profundas en el tejido y las células responsables de luchar contra la infección en los vasos sanguíneos en la fase de inflamación estaban aún más profundas.
"La cuestión era ¿cómo una proteína en las células en la parte superior de la piel da la señal de las células madre en el tejido profundo, así como las células que circulan en el torrente sanguíneo para llegar a la herida, proliferar y hacer su trabajo?" dijo Jamora. "Lo que descubrió fue que con la pérdida de la caspasa 8 en la epidermis se libera una proteína de las células llamada interleucina 1-alfa que puede viajar más profundamente en el tejido para obtener células inmunitarias y provocar que las reservas locales depositen células madre en la piel para iniciar la proliferación. Esta proteína es conocida como un estimulador de una respuesta inflamatoria, pero esta es la primera vez que alguien ha demostrado que la caspasa 8 provoca la liberación de esta proteína y cómo lo hace. "
El equipo de investigadores de la Universidad de San Diego que contribuyeron a este estudio incluyeron a los miembros del laboratorio de Jamora, Pedro Lee, Dai-Jen Lee, Carol Chan y Shih-Wei Chen en colaboración con Irene Ch'en desde el laboratorio de Steve Hedrick.
Jamora y sus colegas están ahora estudiando los modelos de ratón de laboratorio con diabetes, que producen cantidades excesivas de la proteína caspasa 8, para determinar si su producción artificial de la caspasa 8, puede restablecer su capacidad de sanar las heridas.
"También estamos utilizando los ratones sin caspasa 8 como un sistema modelo para estudiar el eczema con el fin de identificar los agentes que contribuyen a este trastorno y por tanto, desvelar nuevos objetivos terapéuticos para atacar a una enfermedad que afecta de 10 a 20 por ciento de los niños en todo el mundo," dijo Jamora.
"El número de casos de eczema y diabéticos con complicaciones de deterioro de la cicatrización de las heridas se están incrementando y esperamos que nuestros esfuerzos actuales para comprender la regulación y la función de la caspasa 8 en la piel contribuyan a aliviar el dolor y el sufrimiento de los millones de personas con estas enfermedades".
El estudio fue apoyado por becas y premios de los National Institutes of Health, American Skin Association y la Dermatology Foundation.
Artículos relacionados con Proteina que relaciona la diabetes y el eczema
 |  |  |
| Alimentos ricos en proteínas, la lista definitiva | Iniciación de la síntesis de proteínas | Proteínas G |